胃炎(急性胃炎・
慢性胃炎・萎縮性胃炎)
胃炎とは
 胃炎は胃粘膜に炎症が発生した状態で、急性胃炎と慢性胃炎の2つに分類されます。
胃炎は胃粘膜に炎症が発生した状態で、急性胃炎と慢性胃炎の2つに分類されます。
急性胃炎は、タバコやお酒、食べ過ぎ・飲み過ぎ、ストレスによる自律神経の乱れなどで一時的に炎症が起きた状態です。
一方、慢性胃炎は長期間にわたって炎症が継続します。最も多い原因はピロリ菌感染で、次に非ステロイド性抗炎症薬(NSAIDs)の副作用が挙げられます。原因がピロリ菌感染である場合は、除菌治療により症状が改善し、再発を防ぐことが期待できます。炎症が慢性化すると胃がんリスクの高い萎縮性胃炎に進行することがあるので注意が必要です。
長期にわたり症状が継続している場合は、速やかに当院までご相談ください。
急性胃炎・慢性胃炎・
萎縮性胃炎の症状
急性胃炎
- 胃の痛み
- みぞおち周辺が痛む
- お腹に不快感がある
- 胸やけがする
- 吐き気を伴う
- お腹が張って苦しい
- タール便(黒い便)が出る など
慢性胃炎(萎縮性胃炎も
同じような症状が見られます)
- 胃の痛み
- みぞおち周辺が痛む
- 胃のムカつきを感じる
- 胃が重く感じる
- 胸やけがする
- 吐き気を伴う
- 食欲がなくなる
- お腹が張って苦しい など
胃炎の治療
薬物療法
患者様の生活習慣や健康状態をお聞きし、胃酸分泌抑制薬や粘膜保護薬を用いて治療を行います。
ピロリ菌除菌
除菌治療では、抗生物質2種類とその効果を高める胃酸分泌抑制薬を1週間飲んで頂きます。一部のピロリ菌は薬剤耐性がついており除菌できない場合もありますが、その場合は2次除菌として抗生物質を1種類別のものに変更し再度除菌治療を行います。
1次除菌では70〜80%の方が除菌に成功し、2次除菌までで97〜98%の方が除菌に成功します。内服後、約2ヶ月後に除菌に成功しているかを確認します。また、胃カメラ検査で胃炎が発見された場合、ピロリ菌検査には保険が適用されます。さらに、検査でピロリ菌が陽性となった場合、除菌治療の2回まで保険が適用されます。
生活習慣の改善
睡眠不足やバランスの悪い食生活、食べ過ぎ・飲み過ぎなど生活習慣が乱れると胃炎を発症しやすくなります。また、タバコやお酒、カフェイン、刺激物の摂り過ぎなども胃炎に繋がるため控えましょう。
胃潰瘍・十二指腸潰瘍
胃潰瘍・十二指腸潰瘍とは
胃酸の刺激で胃や十二指腸の上皮や粘膜が損傷した状態です。みぞおち付近に痛みが現れる心窩部痛が代表的な症状です。進行すると、吐血や血便などの出血、穿孔などが起こる場合があり、出血が起こると血圧低下や貧血、息切れ、ふらつきなどの症状が現れ、日常生活に影響を及ぼすことがあります。胃・十二指腸潰瘍の原因として1番多いのはピロリ菌感染ですが、この場合は胃がんに繋がるリスクが高いです。
胃潰瘍・十二指腸潰瘍の原因
ピロリ菌感染
胃・十二指腸潰瘍の原因として最も多いのがピロリ菌感染です。除菌治療を行いますが、除菌が成功した場合、胃・十二指腸潰瘍の治療とともに再発予防が期待できます。また、胃がんの発症を防ぐことにもつながります。
お薬の副作用
胃・十二指腸潰瘍の原因に、非ステロイド性抗炎症薬の副作用が挙げられます。このお薬は解熱作用や炎症抑制作用がありますが、プロスタグランジンという物質によって胃粘膜の保護物質が分泌されにくくなります。そのため、胃粘膜がダメージを受けるリスクが高まります。
生活習慣の乱れ
過剰なストレスや寝不足、食べ過ぎ・飲み過ぎなどの生活習慣の乱れが胃・十二指腸潰瘍の原因となることがあります。また、運動不足、刺激物・お酒・カフェインなどの摂り過ぎもリスク要因となります。生活習慣の改善を心掛けることで症状の改善にもつながります。
胃潰瘍・十二指腸潰瘍の検査
胃潰瘍・十二指腸潰瘍の治療
胃カメラ検査で胃・十二指腸潰瘍が原因の出血が確認された場合は内視鏡止血術を行う必要があるため、提携先の入院施設が整った医療機関にご案内します。
胃カメラ検査で出血を認めない場合は、1〜2ヶ月ほど薬物療法を行います。制酸剤や粘膜保護剤を使用し、胃粘膜の修復を促します。制酸剤では、プロトンポンプ阻害薬やイオン競合型アシッドブロッカーを使用することが多いです。
また、ピロリ菌感染検査を行い、感染が確認されれば除菌治療を行います。除菌治療に成功することで、胃・十二指腸潰瘍の再発リスクを低下させることができます。
ピロリ菌
ピロリ菌とは
 ヘリコバクター・ピロリ(Helicobacter pylori)と呼ばれる細菌です。ピロリ菌はウレアーゼと呼ばれる酵素により尿素をアンモニアに分解し、胃酸を中和して胃内に棲みつきます。ピロリ菌が産生するアンモニアなどの毒素により胃粘膜が長期間にわたってダメージを受け、慢性胃炎や胃潰瘍の発症の原因となります。
ヘリコバクター・ピロリ(Helicobacter pylori)と呼ばれる細菌です。ピロリ菌はウレアーゼと呼ばれる酵素により尿素をアンモニアに分解し、胃酸を中和して胃内に棲みつきます。ピロリ菌が産生するアンモニアなどの毒素により胃粘膜が長期間にわたってダメージを受け、慢性胃炎や胃潰瘍の発症の原因となります。
ピロリ菌感染が起こる原因
ピロリ菌は免疫力や胃酸が未発達な幼少期に感染すると言われています。感染経路として、井戸水や既に感染している大人からの口移しなどが挙げられます。成人後に感染するケースはほぼありません。
日本では、上下水道が整備されたことや口移しを行う機会が減ったことで、若い世代でのピロリ菌感染者は減少傾向ではあるものの、現在でも50歳以上の感染率は7割以上と高めです。
ピロリ菌の感染検査について
胃カメラ検査を用いた検査
胃カメラ検査では胃粘膜を詳しく観察するとともに組織の採取も可能です。採取した組織で病理検査を行うことでピロリ菌に感染しているかどうかを確認できます。
- 迅速ウレアーゼ試験
- 鏡検法
- 培養法
胃カメラ検査以外の方法
胃カメラ検査を行わずにピロリ菌感染検査を行うことも可能です。尿素呼気試験以外の検査は正確な結果が出にくいため、検査により結果が異なることがあります。
- 血清ピロリ菌抗体検査
- 尿素呼気試験
- 便中ピロリ菌抗原法
除菌治療について
ピロリ菌の除菌治療は、2種類の抗生物質と抗生物質の効果を高める胃酸分泌抑制薬を1週間ほど服用して頂きます。
ピロリ菌が耐性を持っており、除菌が失敗する場合もあります。除菌が失敗した場合は、抗生物質を1種類変更し、2次除菌治療を行います。除菌治療を行ってピロリ菌を除菌できる確率は、1次除菌では70〜80%、2次除菌までで97〜98%です。また、胃カメラ検査で胃炎が見つかった場合、ピロリ菌検査は保険が適用されます。さらに、検査でピロリ菌が陽性と判定された場合、除菌治療の2回目まで保険が適用されます。
逆流性食道炎
逆流性食道炎とは
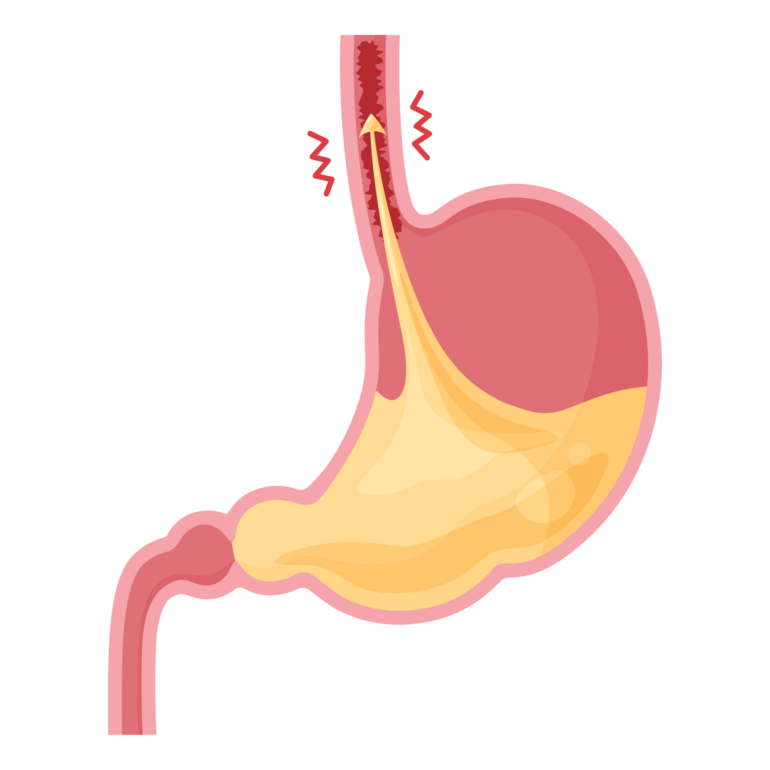 逆流性食道炎は、胃酸を含む胃の内容物が食道へ逆流し、食道に炎症が起こる疾患です。健康な方も胃酸が逆流することがありますが、一時的なものであれば心配ありません。しかし、逆流を繰り返すと食道粘膜は胃酸でダメージを受け炎症が発生します。
逆流性食道炎は、胃酸を含む胃の内容物が食道へ逆流し、食道に炎症が起こる疾患です。健康な方も胃酸が逆流することがありますが、一時的なものであれば心配ありません。しかし、逆流を繰り返すと食道粘膜は胃酸でダメージを受け炎症が発生します。
逆流性食道炎は成人の1~2割に発症すると考えられており、特に中高年以上の方に好発します。逆流性食道炎は放置していると、症状が続いて日常生活に悪影響が起こることがあるため早期発見・早期治療が大切です。
逆流性食道炎の原因
食道と胃の繋ぎ目には下部食道括約筋という筋肉があります。通常は胃の内容物が逆流しないようにこの筋肉が胃の入り口(噴門)を閉じており、食物が通る時のみ開きます。しかし、下部食道括約筋が弛緩すると胃から食道へ逆流してしまう場合があります。
下部食道括約筋が緩む要因には、衣服の締め付けや肥満などによる腹圧の上昇、早食いや食べ過ぎなどによる胃内圧の上昇、脂肪が多く含まれる食事、加齢などが挙げられ、これらの要因が組み合わさることで起こります。
逆流性食道炎の検査
逆流性食道炎の検査には胃カメラ検査が有効です。食道粘膜の状態を直接観察し、疑わしい病変が発見された場合は組織を採取して病理検査に回すことで確定診断が可能です。
胃カメラ検査では逆流性食道炎や逆流性食道炎を引き起こす可能性のある疾患を早期に発見し適切な治療を行えます。
逆流性食道炎の治療
生活習慣の改善
適度な運動、食事内容・食生活の改善などの生活習慣を見直します。
薬物療法
H2ブロッカーやプロトンポンプ阻害薬(PPI)などのお薬を使用します。胃酸の分泌量を減らし、逆流を防ぐ効果が期待できます。
機能性ディスペプシア・
過敏性腸症候群
機能性ディスペプシア・
過敏性腸症候群の症状
機能性ディスペプシアや過敏性腸症候群は、下記のような症状が現れます。胃腸症状はストレスによる影響を受けやすいと言われています。
- ガスがお腹に溜まり膨満感がある
- ストレスや緊張で胃痛を感じる
- 食欲が低下する
- 学校や仕事など、特定の場所に行こうとすると下痢や腹痛が現れる
- 満員電車や重要なミーティング、大切な試験など決まった状況で下痢や腹痛が現れる
- 排便してもすっきりしない
など
過敏性腸症候群とは
過敏性腸症候群はポリープや炎症などの器質的な異常が確認されないのにも関わらず、腹痛、下痢、便秘などの症状が慢性的に持続する疾患です。腹痛、下痢、便秘などの症状が何度も起こることで不安になり、日常生活に支障が起こることがあります。
過敏性腸症候群の原因
明確な原因は不明ですが、腸の運動異常、食物の刺激、腸内細菌叢のバランスの乱れ、ストレス、環境要因や体質などもリスク要因と考えられています。
過敏性腸症候群の症状
腹痛、腹部不快感、下痢、便秘などの症状が現れます。過敏性腸症候群は症状により下痢型、便秘型、混合型に分類されます。
過敏性腸症候群の治療
生活習慣の見直し、薬物療法を行います。便通異常の症状の内容や重症度、原因に合わせた適切な治療方法を選択します。
機能性ディスペプシアとは
機能性胃腸症とも呼ばれ、胃に器質的な異常が確認されないのにも関わらず、胃もたれ、胃痛、みぞおちの痛み、灼熱感、満腹感などを感じます。
機能性ディスペプシアの原因
はっきりとした原因は不明ですが、ストレスによる自律神経の乱れ、胃酸分泌の変化、胃の運動異常、胃の知覚過敏、食生活の乱れなどが関わっていると言われています。
機能性ディスペプシアの症状
食後の胃もたれや胃痛、みぞおちの痛み、腹部膨満感、灼熱感、胸やけ、吐き気、げっぷなどの症状が現れます。また、少量食べただけですぐにお腹が膨れる早期膨満感や、眠れないなど全身の調子が悪くなり、日常生活に悪影響を及ぼすことがあります。
機能性ディスペプシアの治療
生活習慣の改善、薬物療法で治療を行います。症状の内容や重症度、原因に合わせた適切な治療を選択します。
潰瘍性大腸炎・クローン病
潰瘍性大腸炎について
潰瘍性大腸炎は大腸粘膜に炎症が生じ、びらんや潰瘍ができる慢性疾患です。原因が分かっておらず、完治させる治療が確立されていないため厚生労働省の難病指定を受けています。現れる症状はクローン病など他の炎症性腸疾患と似ていますが、治療や日常生活の制限事項が異なるため、検査で正確な鑑別が求められます。
原因は解明されていませんが、自己免疫によりTNF-αと呼ばれる物質が過剰に作られることが炎症に関係すると言われています。根治するための治療が見つかっていませんが、治療で病状をコントロールすることで普段通りの生活を送ることができます。しかし、治療を継続しなければ重症化・合併症が起こり、手術や入院が必要となる場合もあります。別の臓器に合併症が発生することもあるため、適切な治療が大切です。
潰瘍性大腸炎の原因
はっきりとした原因は分かっていませんが、食生活の欧米化や自己免疫、腸内細菌などが関わっていると言われています。
潰瘍性大腸炎の発症年齢
女性は25〜29歳、男性は20〜24歳が最も発症しやすいですが、高齢者も発症する場合があります。また、発症率に性差はあまりないですが、喫煙者や虫垂切除後の方は発症リスクが低下すると報告されています。
潰瘍性大腸炎の症状
主な症状には、繰り返す腹痛や血便、下痢が挙げられます。悪化した場合、体重減少、貧血、発熱などの全身症状を示す場合もあります。また、眼や関節、皮膚に合併症が発生することがあります。
潰瘍性大腸炎の検査・診断
まずは既往歴や症状の経過について伺います。診断の際は、血性下痢を起こす別の感染症との鑑別が大切です。また、レントゲン検査や大腸カメラ検査により大腸内部を確認し、粘膜を採取して病理検査を行います。
潰瘍性大腸炎の治療
薬物療法や血球成分除去療法を行います。薬物療法では、5-ASA製剤の注腸薬や経口薬を用います。活動期から寛解期の導入には、ステロイド剤の注腸薬や経口薬を使う場合があります。また、重症の患者様にはステロイド剤と5-ASA製剤を用いることが多いですが、タクロリムスや抗TNF-α抗体製剤などの新薬が使われる場合があります。血球成分除去療法は、中等度から重症の患者様のうちステロイド治療でも十分に効果が現れない場合に実施されることがあります。
クローン病とは
クローン病は消化管全域に炎症が生じ、小腸・大腸にびらんや潰瘍ができる慢性疾患です。はっきりとした原因が分かっておらず難病に指定されていますが、自己免疫により体内でTNF-αと呼ばれる物質が過剰に作られることが炎症の発生に関係しているのではないかと言われています。
腹痛や血便、下痢などの症状を示す活動期と寛解期を交互に繰り返す点が潰瘍性大腸炎と類似しており、正しい鑑別が必要です。適切な治療を継続することで長期間寛解期を維持できます。しかし、増悪すると重大な合併症が発生する場合があるため、異変に気づいたら速やかに当院までご相談ください。
クローン病の原因
未だに発症原因の詳細は分かっていませんが、消化に悪い食事、感染症、血流障害、遺伝的な要因などが指摘されています。
クローン病の発症年齢
若年層が発症しやすく、女性では15〜19歳、男性では20〜24歳が最も発症しやすいです。また、男性は女性の2倍程度発症しやすい傾向があります。
クローン病の症状
腹痛や下痢がよくみられ、半分以上の患者に現れます。また、発熱、下血、貧血、体重減少、全身の倦怠感、腹部の腫瘤などの症状もよく見られます。さらに、狭窄、腫瘍、瘻孔などの腸管の合併症や虹彩炎、結節性紅斑、関節炎、肛門部の病変などの腸管外の合併症も度々現れます。
クローン病の検査・診断
クローン病の可能性がある場合、患者様の状態に応じて胃カメラ検査と大腸カメラ検査を実施します。内視鏡の検査結果を基に確定診断しております。当院では眠ったままできる苦痛の少ない内視鏡検査を実施しておりますので、お気軽にご相談ください。
クローン病の治療
主に食生活の見直しや薬物療法を行います。重症例では外科的な治療を行う場合があります。薬物療法では、寛解期や症状が軽い患者様には5ASA製剤を用いることが多いですが、昨今は高い効果が認められている抗TNFα抗体製剤や免疫抑制剤などの新薬も登場しています。また、副作用のリスクが低いブデソニドと呼ばれるステロイド剤が用いられることも多いです。食事は、脂質が少なく消化に良い和食を積極的に食べましょう。なお、下痢を招く動物性脂肪が多く含まれる揚げ物などは避けましょう。
便潜血陽性
便潜血検査(血便)とは
 便中の血液の有無を確かめる検査です。目には見えない僅かな出血も確認できます。一般的に健康診断の大腸がんのスクリーニング検査として実施されます。なお、出血の原因が大腸がんではなく痔などが原因となる場合も陽性となります。便潜血陽性となった方に行われた精密検査では、最も多い原因は痔であり、その次に大腸ポリープ(約30%)、大腸がん(数%)と続きます。また、大腸がんの方でもがんが発生した場所により便潜血検査で陰性になってしまう場合があります。
便中の血液の有無を確かめる検査です。目には見えない僅かな出血も確認できます。一般的に健康診断の大腸がんのスクリーニング検査として実施されます。なお、出血の原因が大腸がんではなく痔などが原因となる場合も陽性となります。便潜血陽性となった方に行われた精密検査では、最も多い原因は痔であり、その次に大腸ポリープ(約30%)、大腸がん(数%)と続きます。また、大腸がんの方でもがんが発生した場所により便潜血検査で陰性になってしまう場合があります。
便潜血検査で陽性反応が
出た場合、大腸カメラ検査
を受けましょう
便潜血検査では便に僅かな血液が混じっているかどうかを調べることができます。陽性と判定された場合は、消化管のいずれかで出血が起こっているため、精密検査を受けましょう。
大腸疾患の早期発見ができるのは
大腸カメラ検査だけです
大腸疾患を早期発見・確定診断ができるのは大腸カメラ検査のみです。検査中に怪しい病変があった場合、組織を採取して病理検査を行うことで確定診断できます。前がん病変である大腸ポリープを検査中に発見した場合はそのまま除去できるため、大腸がんの発症予防に繋がります。
便潜血検査で陰性だった方も
注意が必要です
大腸ポリープや大腸がんが発生していても便潜血検査で陰性となることも多いです。早期大腸がんの約5割、進行性の大腸がんの約1割は便潜血検査で陰性になると言われています。40歳以上になると大腸がんのリスクが上がるため、自覚症状がない方も定期的に大腸カメラ検査を受けましょう。







